ورزشهای پس از جراحی دیسک کمر؛آموزش تصویری
دکتر علی نقره کار [ متخصص درد ]آدرس وب سایت : www.dr-noghrekar.irآدرس مطب : تهران، میدان آرژانتین، ابتدای خیابان الوند، ساختمان مرکزی پزشکان،طبقه اول تلفن مطب : 88670088 - 021
در اکثر بیمارانی که تحت درمان جراحی لیزری دیسک که به اختصار به آن (PLDD) گفته میشود قرار میگیرند بلافاصله پس از عمل درد کمر و پا بهبود مییابد. با این حال این آرام شدن آنی به معنی بازگشت بیمار به فعالیت کامل نیست. در این فصل برنامه های توانبخشی پس از عمل برای جراحی لیزری دیسک شرح داده شده است. متأسفانه معمولاً بیمارانی که تحت جراحی لیزری دیسک قرار میگیرند، عموما قبل از جراحی لیزری دیسک دوره طولانی و بلند مدت درد دیسک با انتشار به پاها ناشی از فتق دیسک داشته اند. در این مدت طولانی معمولاً بیماران بدلیل بی حرکتی بخشهای دردناک کمر دچار ضعف مکانیکی هستند. که این ضعف خود موجب آسیب مجددبه دیسکها میشود. بنابراین اصلاح عامل زمینه ساز آسیب،از جمله ضعف عضلات،عادات غلط در ایستادن ، نشستن، رانندگی و بلند کردن اجسام، اهمیت زیادی دارد.

بیومکانیک و آناتومی
پیش از شروع باید نگاه مختصری به بیومکانیک و آناتومی ستون فقرات داشته باشیم. ثبات ستون فقرات ناحیه پایین کمر تحت تأثیر فعالیت عضلات، انقباضهای هماهنگ و همچنین استقامت و قدرت کافی این سیستم عضلانی قرار دارد. اجزای این سیستم عضلانی به دو گروه عضلات مولتی فیدوس ها (عمیق) و عضلات راست کننده ستون مهره ه هایا “ارکتور اسپاین” (سطحی) تقسیم بندی میشوند.
اعتقاد بر این است که این بخشها باعث ثبات قطعات حرکتی شده و در حین حرکتهای چرخشی بیشترین فعالیت را دارند. عضلات راست کننده ستون مهره ها بسیار قویتر و بلندتر هستند. بنابراین این عضلات در حالی که فرد خم شده و چیزی را بلند میکند، تعادل ایجاد کرده و انحنای کمر را حفظ میکنند.عضله شکمی و به خصوص عضله راست شکمی (rectus abdominis) موجب انعطاف کمر و حفظ گودی آن میشود. عضله عرضی و عضله مورب شکمی با جلوگیری از چرخش، موجب ثبات ستون فقرات کمری میشود. مربع کمری در حین خم شدن و دولا شدن کمر تعادل ایجاد کرده و بنابراین به عنوان ثبات دهنده دینامیک عمل میکند.
ضعف، کاهش بنیه و استقامت یا تغییراتی در انقباضهای عضلات، میتواند باعث افزایش فشار نامتعادل بر دیسکهای بین مهرهای کمر شود.سبک زندگی کم تحرک یکی از مهمترین عوامل اختلال عملکرد و خستگی عضلانی است. استفاده بیش از حد از عضله ثبات دهنده (مثلاً در حین بلند کردن اجسام سنگین یا حالت وضعیت نادرست بدن در حین بلندکردن) باعث عدم تعادل عضلات و آسیب دیدگی آنها میشود. این عضلات براثر نشستن یا ایستادن به مدت طولانی بیش از حد استفاده میشود. این عدم تعادل بیومکانیکی میتواند منجر به فتق دیسک کمر شده و یا ممکن است خود حاصل آن باشد.
همچنین تحقیقات جدید، تأیید میکند ژنتیک نقش مهمی در بیماریهای دیسک لامبار ایفا میکند. بنابراین موضوع آموزش بیومکانیک صحیح از طریق برنامه درمانی جامع برای به حداقل رساندن خطر آسیب دیدگی مجدد حیاتی است. از آنجایی که شواهدی کمی وجود دارد که ثابت کند یک روش توانبخشی بهتر از روش دیگر است، بنابراین فقط روشهای متداول جمع آوری شده اند.در هر صورت مشخص است که استراحت در رختخواب و عدم تحرک مانع بهبودی شده و زیان بخش است.
برای مطالعه بیشتر بخوانید: جراحی لیزر دیسک کمر
توانبخشی پس از جراحی لیزری دیسک
راهنمای فعالیت پس از جراحی دیسک با لیزر ، شامل استراحت نسبی به مدت ۴۸ ساعت (دراز کشیدن همراه با مقدار محدودی راه رفتن یا نشستن) میباشد. پس از ۴۸ ساعت اول، راه رفتن و نشستن را میتوان به ۲۰ دقیقه افزایش داد. بیمار باید هنگام انجام تمام فعالیتها، شکم بند استفاده کند تا حرکات خم شدن و چرخیدن کمر در دو هفته اول محدود شود. درصد کمی از بیماران سه تا چهار روز پس از عمل، اسپاسم(گرفتگی) عضلات دوطرف ستون فقرات را تجربه میکنند.
این وضعیت را میتوان با کمپرس گرم به مدت ۳۰ دقیقه و چهار مرتبه در روز کنترل نمود. همچنین در صورتی که علائم شدید باشد میتوان از داروهای شل کننده عضلانی که توسط پزشکتان در صورت لزوم تجویز میشود، استفاده کرد. درد با داروهای ضد التهاب غیر استروئیدی مانند ملوکسیکام و یا سلکسیب به خوبی کنترل میشود. در موارد بسیار شدید، کاهش دورههای فعالیت و استراحت مفیدتر است.
در دو هفته اول ماساژ عمیق نباید انجام شود تا امکان التیام کامل مسیر سوزن فراهم گردد. در صورتی که شغل بیمار پشت میز نشینی بوده و نیازی به خم شدن یا چرخیدن نداشته باشد، ممکن است بیمار بتواند ظرف سه روز پس از عمل به سر کار خود برگردد اما مدت زمان نشستن باید محدود باشد و به علائم توجه شود. بیمارانی که مشاغلی دارند که در آنها باید کارهای فیزیکی انجام دهند میتوانند هفت تا ۱۰ روز پس از عمل کارهای سبک خود را از سر بگیرند. کارهای سبک خانه را نیز پس از یک هفته میتوان انجام داد اما “تأکید میشود نباید خم شوید“.
برای مطالعه بیشتر بخوانید: مراقبتهای پس از لیزر درمانی دیسک کمر
سطح برنامه درمانی فیزیکی ابتدایی بستگی به مرحله عملکردی بیمار در زمان پیش از عمل دارد. تعیین مرحله بستگی به شدت و حاد بودن علایم دارد. در کل بیماران قبل ازجراحی دیسک با لیزر به دو دسته تقسیم میشوند: دسته اول:بیمارانی که در انجام فعالیتهای روزمره مانند نشستن، ایستادن یا راه رفتن مشکل دارند. دسته دوم: بیمارانی که میتوانند بیشتر فعالیتهای روزمره را انجام دهند اما نمیتوانند فعالیت سنگینتری مانند جارو برقی کشیدن و بلند کردن اجسام را انجام دهند. معمولاً شدت علایم بیماران دسته دوم کمتر بوده و مدت طولانیتری باقی میماند. هدف از درمان پیشرفت بیمار به مراحل بالاتر است.فیزیوتراپی باید یک هفته پس از عمل شروع شود و تحت نظر درمانگر مجرب قرار داشته باشد. همچنین بیمار باید برنامه ورزش خانگی خود را نیز انجام دهد. این ورزشها در ابتدا باید توسط درمانگر به بیمار آموزش داده شوند.
ورزشهای خانگی
ورزشهای خانگی شامل این موارد است :
۱) حرکات کششی خوابیده همسترینگ (عضله پشت ران) که در شکل زیر نشان داده شده است، هر حرکت به مدت ۶۰ ثانیه برای هر طرف و پنج مرتبه تکرار
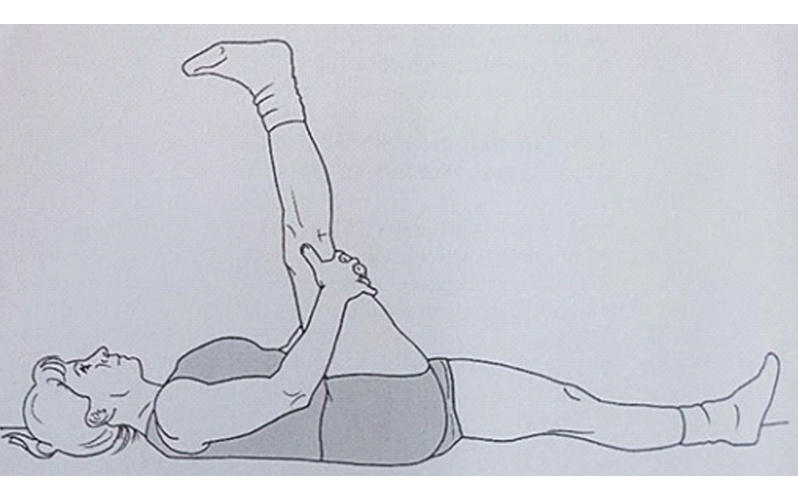
حرکات کششی خوابیده همسترینگ
۲) بغل کردن زانو که در شکل زیر نشان داده شده است، هر حرکت به مدت ۶۰ ثانیه برای هر طرف و پنج مرتبه تکرار
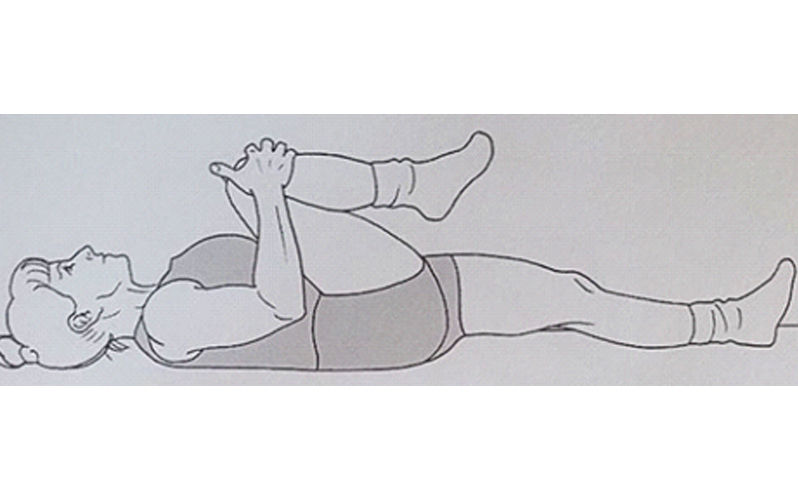
۳) حرکات کششی پیریفورمیس، هر حرکت به مدت ۶۰ ثانیه برای هر طرف و پنج مرتبه تکرار
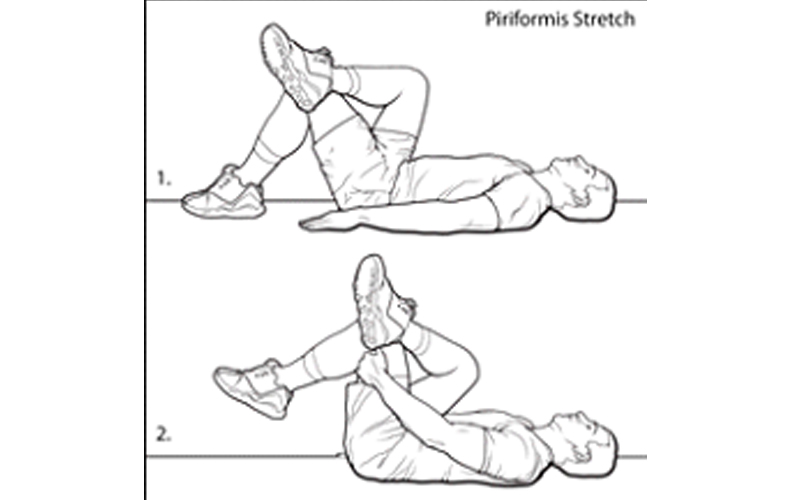
حرکات کششی پیریفورمیس
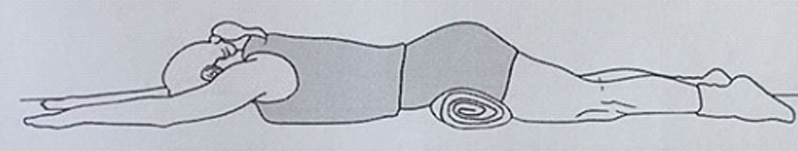
۴) فشردن باسن که در شکل زیر نشان داده شده است، حرکت به مدت ۲۰ ثانیه و ده مرتبه تکرار
۵) راه رفتن به مدت ۲۰ تا ۶۰ دقیقه در روز.
این برنامه باید به مدت چهار تا شش هفته ادامه داشته باشد. ورزشهای خانگی دیگر براساس پیشرفت بیمار در درمان، توسط درمانگر تجویز میشود.
برای درمان دیسک کمر و گردن با لیزر و گرفتن نوبت از مطب دکتر علی نقره کار ؛ روی لینک کلیک کنید.
ورزشهای مرحله یک
مرحله یک درمان یک هفته پس از عمل شروع میشود و معمولاً چهار تا شش هفته طول میکشد بیمارانی که در دسته دوم(بیمارانی که میتوانند بیشتر فعالیتهای روزمره را انجام دهند اما نمیتوانند فعالیت سنگینتری مانند جارو برقی کشیدن و بلند کردن اجسام را انجام دهند) قرار داشته اند، میتوانند از این مرحله از درمان صرف نظر کنند. مرحله یک درمان بسته به علائم بیماری بر حرکات کششی یا خمشی(حرکات خم و راست شدن) تمرکز دارد. در صورتی که در اثر حرکات، علایم تشدید شود، از این حرکات باید اجتناب شود.
در برنامه های حرکات کششی، بیمار در حالت چهار دست و پا قرار میگیرد و کمر خود را با ملایمت به بالا و پایین تکان میدهد (شکل زیر).
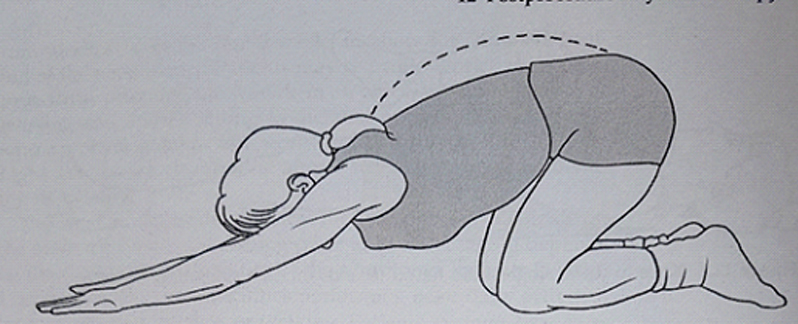
این حرکت باید ۱۰ تا ۲۰ مرتبه و چهار مرتبه در هر جلسه با فواصل پنج دقیقه استراحت تکرار شود.
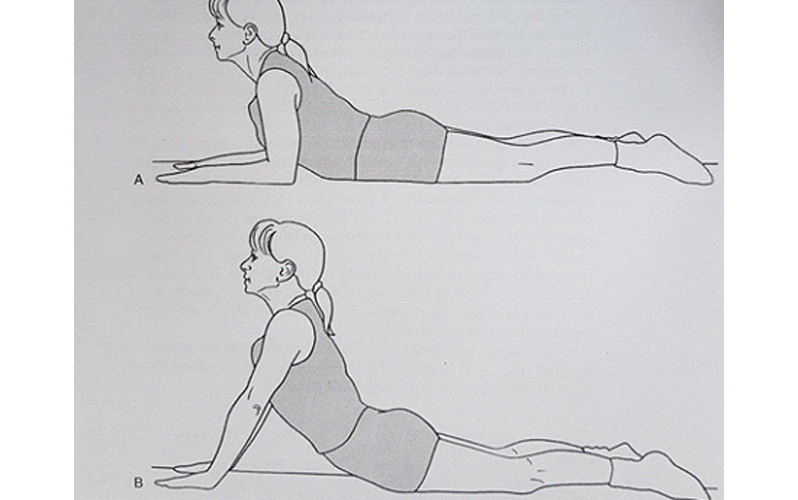
در ورزشهای دیگر (شکل A) بیمار به صورت دمر (خوابیده بر شکم) دراز کشیده و آرنجها به عنوان ستون پشتیبان استفاده میشوند. بیمار به مدت ۳۰ ثانیه در همین حالت می ماند. این حرکت ۸ تا ۱۰ مرتبه تکرار میشود . سپس میتوان حرکت را به حرکت شکل B ارتقاء داد. بیمار در این حرکت نیز به مدت ۳۰ ثانیه مانده و سپس بسته به قدرت و توانایی بیمار، حرکت ۱۰ تا ۲۰ مرتبه تکرار میشود. در این ورزش نیز همانند سایر ورزشها، پاسخ علائم بیماری تعیین کننده ادامه دادن ورزش میباشد.
در برنامه ورزشی خمشی، بیمار در حالت طاق باز (خوابیده به پشت) قرار میگیرد (شکل زیر) و زانوهای خود را به سینه میکشد.
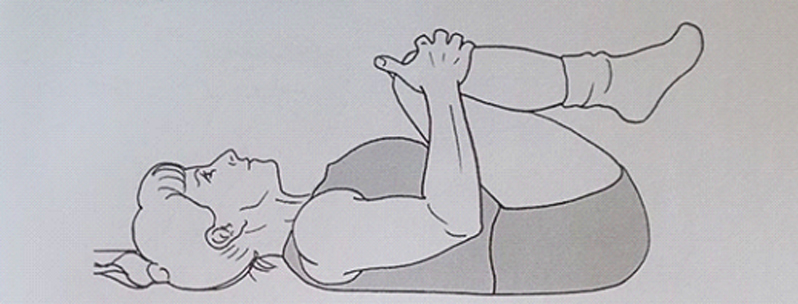
۲۰ تا ۳۰ ثانیه در همین حالت مانده و سپس به حالت استراحت باز میگردد. این حرکت ۱۰ تا ۲۰ مرتبه تکرار میشود.شکل بالا بغل کردن زانوها: زانوها را به سمت سینه بکشید و به مدت ۲۰ تا ۳۰ ثانیه نگه دارید؛ این حرکت را ۱۰ تا ۲۰ مرتبه تکرار کنید.
ورزشهای مرحله ۲
معمولا مرحله ۲ ظرف ۴ تا ۶ هفته یا زمانی که درد بیمار متمرکز میشود، آغاز میگردد. این مرحله به عنوان مرحله با ثبات سازی ناحیه کمر (لومبار) شناخته میشود و بر تقویت گروه عضلات ثابت تمرکز دارد. تقویت عضلات عرضی شکم از طریق ورزش فرو بردن شکم (Abdominal Hollowing Exercise) انجام میشود (شکل زیر).
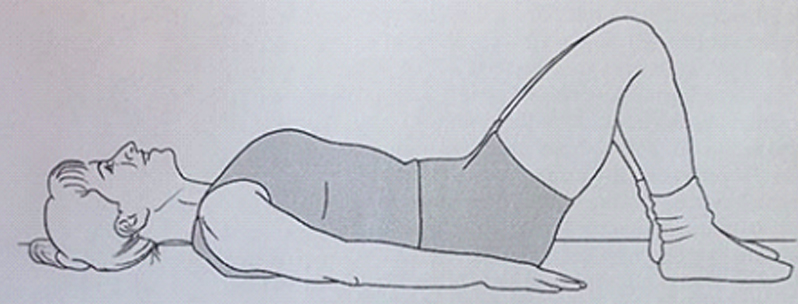
این ورزش عضله عمقی شکم را هدف قرار میدهد بدون این که عضله راست شکم را فعال کند. در این حرکت شکم به سمت سر و ستون فقرات (به داخل) کشیده میشود. بیمار به مدت ۲۰ ثانیه در همین حالت باید بماند و سپس به حالت استراحت باز گردد. حرکت فرو بردن شکم ۱۰ مرتبه تکرار میشود. هنگامی که در این حرکت مهارت کسب شد، حرکات چالشی تری میتوانید اضافه کنید. مثلا همزمان با حرکت فرو بردن شکم، پاها نیز حرکت داده شوند (شکل A) یا بیمار در حالت پل قرار بگیرد (شکل B).
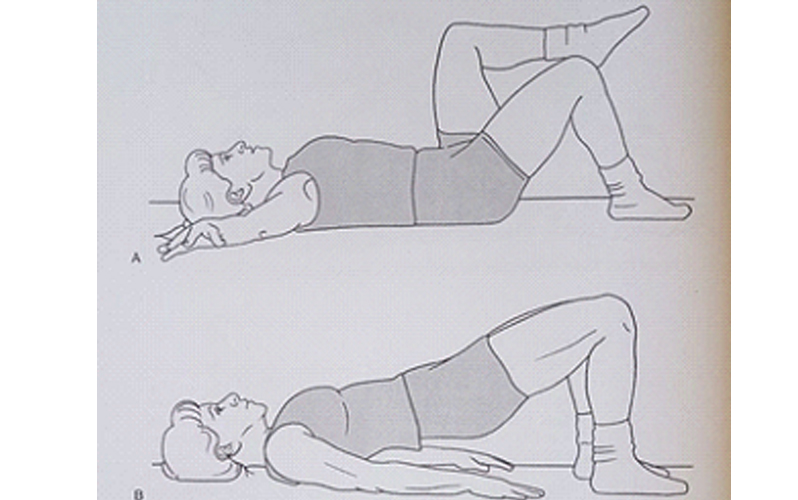
شکل A فرو دادن شکم همزمان با حرکات پا . شکل B- فرو دادن شکم همزمان با حرکت پل.سپس میتوان حرکت فرو دادن شکم را در فعالیتهای روزمره مانند نشستن، ایستادن یا خم شدن نیز استفاده کرد.تقویت عضلات راست کننده کمر (ارکتور) و مولتی فیدوس از طریق حرکات کششی یک پا / بازوی مقابل در حالت چهارپا انجام میشود (شکل زیر).
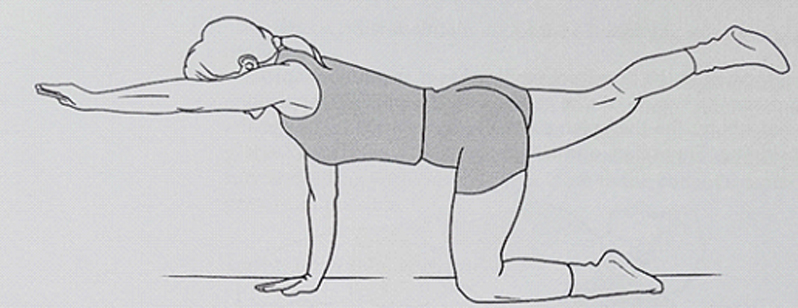
بیمار حتما باید در حین این ورزشها حالت فرو دادن شکم را حفظ نماید.این حالت به مدت ۱۰ ثانیه حفظ شده و برای هر طرف، ۱۰ بار حرکت پ تکرار میشود. این ورزش در حین فعال سازی ماهیچه بندی درست، حداقل نیروی فشاری را ایجاد میکند.تقویت عضله مربع کمری و عضلات مورب شکمی، با انجام ورزشهای پشتیبانی افقی در حال خم بودن زانو (شکل A) یا کشیده بودن آن (شکل B) انجام میشود.
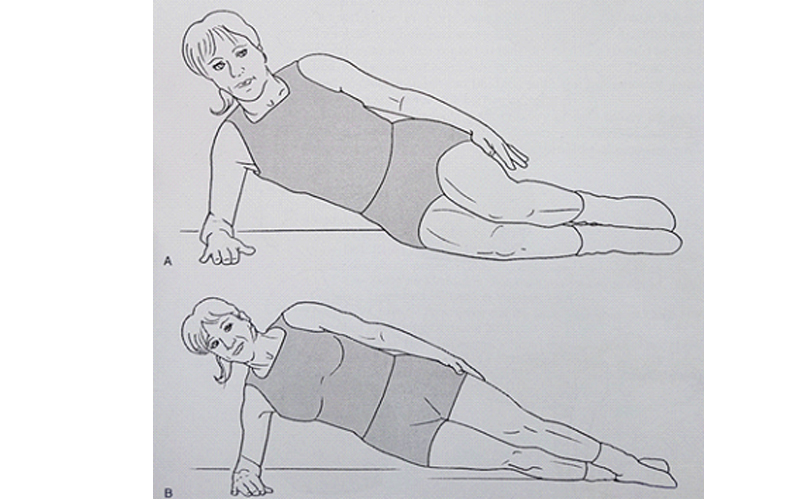
بیمار باید به مدت ۱۰ ثانیه در این حالت مانده و سپس ۱۰ مرتبه این حرکت را تکرار نماید. پس از مدتی که استقامت بدن افزایش یافت، بیمار میتواند مدت طولانی تری در این حالت مانده و دفعات تکرار حرکت را نیز افزایش دهد.
ورزشهای مرحله ۳
در مرحله ۳ تمرکز بر ایجاد ثبات دینامیک در ستون فقرات کمری است. این حرکات را میتوان با نیازهای خاص بیمار متناسب کرد. این حرکت با استفاده از توپ سوئیسی (جیم بال) انجام میشود: پل (شکل A)، سوپرمن (شکل B) و کشش یک پا (شکل C).
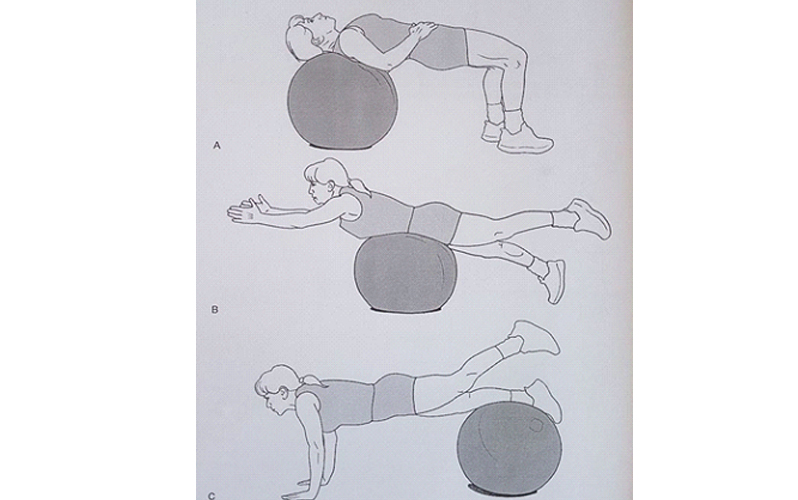
در تمام مدت انجام این حرکات، بیمار باید شکم خود را در حالت فرورفته نگه دارد. پس از این که بیمار این مراحل را به خوبی انجام داد، باید بتواند تمام فعالیتهای روزمره را انجام دهد. بیمار باید هنگام بلند کردن اجسام و در حالتهای دیگر طبق آنچه آموزش داده شده عمل کند. این تکنیکها بر قرارگیری و حالت خنثای کمر و بلند کردن اجسام در حالتی که وزن آنها نزدیک به مرکز ثقل بدن قرار داشته باشد، تاکید دارند.
حفظ نتایج در بلند مدت
بیماران باید برنامه ورزشی سالم شامل حرکات ایروبیک (هوازی) و غیر ایروبیک (غیرهوازی) را به مدت سه تا چهار مرتبه در هفته ادامه دهند. این کار کمک میکند قدرت و استقامت عضلات بدن حفظ شود. باید از انجام ورزشهای وزنی سنگین اجتناب شود.شرکت کردن در فعالیتهای ورزشی باید تدریجی باشد تا خطر آسیب دیدگی مجدد کاهش یابد. باید از انجام ورزشهای شدید خودداری شود. فعالیتهایی مانند گلف یا تنیس نیز که در آنها حرکات چرخشی کمر وجود دارد باید اصلاح شود تا خطر آسیب دیدگی دیسک کمر و مفاصل بین مهره های کاهش یابد. این اصلاحات را میتوان با راهنمای فردی که در همان ورزش مجرب و متبحر است انجام داد.
نسخه اصلی مطلب ورزشهای پس از جراحی دیسک کمر؛آموزش تصویری را در سایت دکتر علی نقره کار بخوانید.اثرات تزریق بوتاکس در لیفت شقیقه، ابرو و رفع افتادگی پلک
دکتر پارسا نوایی [ پوست ، مو و زیبایی ]
 کاشت ابرو به روش FIT چیست و چگونه انجام می شود؟دکتر سهیلا طاهری [ متخصص پوست و مو ]
کاشت ابرو به روش FIT چیست و چگونه انجام می شود؟دکتر سهیلا طاهری [ متخصص پوست و مو ]روش FIT برای کاشت مو؛ همه اطلاعات کاربردی و پاسخ به سوالات متداولدکتر سهیلا طاهری [ متخصص پوست و مو ]
مزایای تشخیص پوکی استخوان با عکس رادیولوژی در منزلآقای امید ترکاشوند [ خدمات پزشکی در منزل ]
رابطه بین بیماریهای مقاربتی و تاثیر آنها بر سلامت باروری مرداندکتر عنایت الله ایزدی [ متخصص کلیه و مجاری ادراری ]
تزریق بوتاکس برای از بین بردن خطوط خرگوشی روی بینیدکتر پونه دورودی [ کوچینک سلامت و زیبایی ]
همه چیز در مورد عفونت قارچی ناخندکتر جمال الدین حسن زاده [ متخصص پوست و مو ]
درمان سرطان سینه به روش ایمونوتراپیدکتر سید محمد رضا حکیمیان [ بورد جراحی و فلوشیپ جراحی سرطان ]
عمل برگشت وازکتومی چیست و چگونه انجام می شود؟دکتر مجید حقیقت [ متخصص کلیه و مجاری ادراری ]
روشهای از بین بردن و تخلیه چربی اضافه پلکدکتر فاطمه عندلیب [ متخصص پوست و مو ]
مزایای استفاده از انواع ژل روان کننده واژن در رابطه جنسیدکتر زهرا صابری [ متخصص زنان و زایمان ]
لیزر Co2 فرکشنال برای درمان منافذ باز پوستدکتر رضا رباطی [ متخصص پوست و مو ]
آیا استفاده از دهانشویه برای کودکان مناسب است؟دکتر نیلوفر فلاح [ متخصص دندانپزشکی کودکان ]
معجزه میکرونیدلینگ برای صورتدکتر مینا دادگر [ پوست ، مو و زیبایی ]
همه چیز درباره مزوتراپی؛ مزایا ، عوارض و قیمتدکتر اکبر مزروعی [ پوست ، مو و زیبایی ]
همه چیز در مورد عمل جراحی پروتز گونهدکتر شهریار لقمانی [ فوق تخصص جراحی پلاستیک ]
اهمیت فیزیوتراپی برای بیماران سکته مغزی در منزلآقای امید ترکاشوند [ خدمات پزشکی در منزل ]
چگونه ماندگاری تزریق بوتاکس را افزایش دهیم؟دکتر اکبر مزروعی [ پوست ، مو و زیبایی ]
آسیب نخاعی و تاثیرات آن بر باروری مرداندکتر عنایت الله ایزدی [ متخصص کلیه و مجاری ادراری ]
عمل واژینوپلاستی با لیزر؛ مزایا، مراحل انجام و کاندیدای مناسبدکتر زهرا صابری [ متخصص زنان و زایمان ]
اوزون تراپی شانه یخ زده یا منجمد؛ مزایا، معایب و کاندیدای مناسبدکتر سلمان فلاح [ متخصص طب فیزیکی و توانبخشی ]
مزایا و معایب تزریق نانوفت برای جای جوشدکتر پونه دورودی [ کوچینک سلامت و زیبایی ]
همه چیز درباره ارتودنسی شفاف (اینویزیلاین) برای نوجواناندکتر نیلوفر فلاح [ متخصص دندانپزشکی کودکان ]